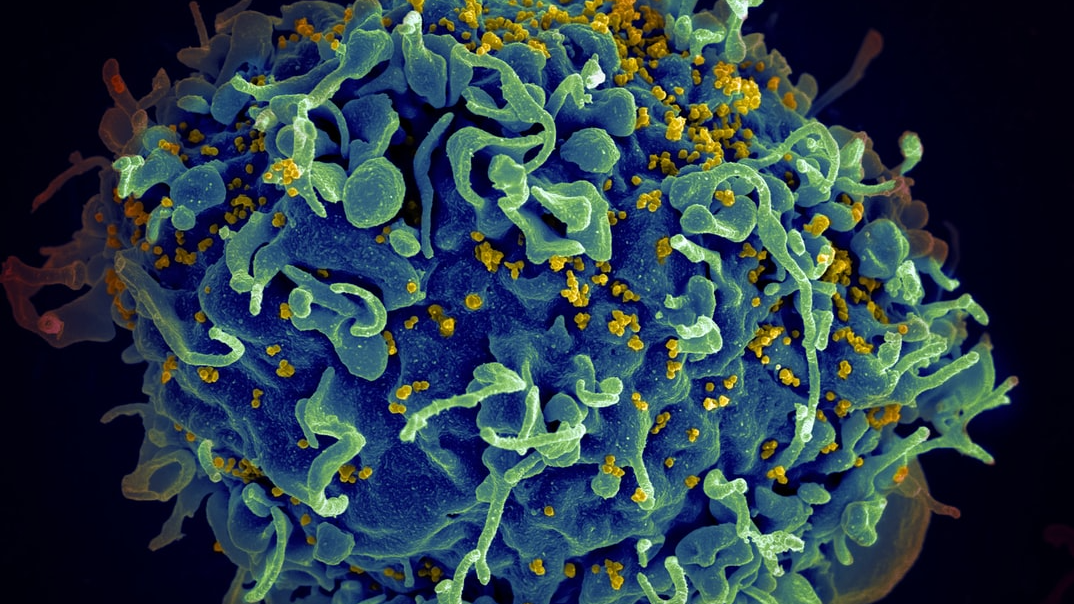
Una mujer de raza mixta parece ser la tercera persona en curarse del virus con un nuevo enfoque que tiene el potencial de curar a más personas de orígenes racialmente diversos.
A nivel mundial, 37.7 millones de personas vivían con el VIH a finales de 2020 (según la OMS).
En África, afecta a casi 1 de cada 25 adultos, y la región por sí sola representa más de dos tercios de esa asombrosa cantidad en todo el mundo. estadística.
Desde que el virus de la inmunodeficiencia apareció inicialmente en la población, la ciencia ha jugado un papel crucial en el abordaje de la epidemia.
Y aunque cientos de miles siguen muriendo cada año por causas relacionadas con el VIH, los remedios disponibles, como terapia antirretroviral – que también reduce el riesgo de transmisión – continúe ayudando a más y más personas que dan positivo a vivir una vida más larga y saludable.
Pero durante décadas, no ha existido una cura.
Hasta hoy, es decir, porque los científicos pueden haber descubierto un tratamiento innovador que tiene el potencial de curar a más personas de orígenes racialmente diversos (también conocido como los más afectados) de lo que antes se creía posible.


Utilizando un nuevo método de trasplante de células madre que esperan poder administrar a docenas anualmente, un grupo de investigadores estadounidenses en Colorado pudo curar a la tercera persona en la Tierra del VIH.
Marca la primera vez que una mujer (en la que el VIH se desarrolla y progresa de manera diferente) y a una persona de color se le ha erradicado alguna vez la enfermedad de su sistema.
Al salir del hospital solo 17 días después de su transfusión, sufrió efectos secundarios mínimos en comparación con sus predecesores masculinos, dejó de tomar medicamentos contra el VIH 37 meses después de la operación y más de un año después aún no ha experimentado ningún resurgimiento.
La mujer, de raza mixta, recibió sangre del cordón umbilical, lo que es particularmente revolucionario porque está más disponible que las células madre que se usan a menudo en los trasplantes de médula ósea.
Tampoco es necesario que sea tan parecido al paciente; otra ventaja dado que la mayoría de los donantes son caucásicos.